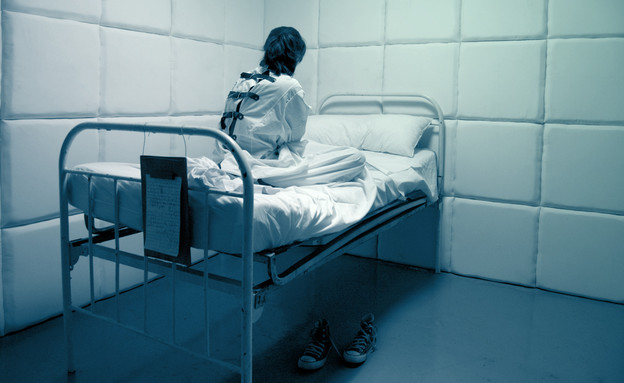
לאחרונה פרצה סערה תקשורתית סביב נושא השימוש באמצעי כפייה במחלקות הסגורות בבתי החולים הפסיכיאטריים. הנושא עלה לכותרות בעקבות פרסום דו"ח "שוברים קשירה" על ידי עמותת "בזכות", ובעקבות פרסומיהם של העיתונאים קרן נויבך מ"קול ישראל" ורן רזניק מ"ישראל היום" על המקרים של "נועה" ו"דניאל" (שמות בדויים), שהוחזקו בבידוד תקופות ממושכות. הסערה התקשורתית טלטלה את הסירה שבה יושבים יחדיו אנשי הטיפול והמטופלים.
בקרב אנשי הקהילה הפסיכיאטרית הישראלית שוררים בימים אלו אווירה עכורה ומורל ירוד של מי שחשים שהם נתונים תחת מתקפה. פני ברבלק, מזכ"לית העמותה לסיעוד פסיכיאטרי, מספרת: "אני מכירה את הסכיזופרניה ממקום קרוב במשפחתי. גדלתי בסביבה כזו. את מה שלא יכולתי לתת כילדה אני נותנת בעבודתי כל חיי. טוב שהעלו את הנושא לכותרות, אבל ה"איך" פוגע בתדמית שלנו. יש לזה השלכות על יכולת החמלה וההכלה של המטפלים כלפי המטופלים", היא מוסיפה, ובכך ממחישה את הקשר הבלתי ניתן להתרה בין השניים.
פנחס בלחסן, מקים תנועת "כולנו דגל לבן" שחרתה על דגלה את המאבק למען העלאת המודעות וניפוץ הסטיגמה לגבי פגועי נפש, אומר דברים דומים: "הכתימו תחום שלם של מטפלים, שבסופו של דבר הגיעו למקצוע הזה לא כי יש בזה כסף ותהילה, אלא מתוך חיבור אישי, מרצון לעזור. אנשים פונים אליי ומפחדים להתאשפז וללכת לפסיכיאטרים, ואלה אנשים שצריכים טיפול".
ד"ר צבי פישל, רופא פסיכיאטר והיו"ר הנבחר של איגוד הפסיכיאטריה בישראל, מייחס את הסערה התקשורתית לדימוי של הפסיכיאטריה "הנגועה בפחד ובסטיגמה." לדבריו, "המקצוע שלנו מפחיד אנשים. כולם שבויים בתפיסות הוליוודיות. הסרט "קן הקוקיה" הסב לפסיכיאטריה העולמית נזק ולקח אותה עשרות שנים אחורה עם ההצגה של האחות הסדיסטית והסביבה הלא-ידידותית. אבל המקצוע שלנו הוא רפואי. אנו יודעים לרפא. אנו מביאים אנשים שחולים במחלות מאוד קשות למצב שבו הם חוזרים לתפקד, אבל לזה הציבור אינו נחשף".
הסיבה לכך שהצלחותיהם של אנשי הטיפול אינן נחשפות לציבור קשורה לחוסר הנכונות של אותו ציבור לקבל אנשים הסובלים ממחלה נפשית. כפי שאומר ד"ר פישל: "אדם יכול להיחשף ולומר שיש לו סרטן. אבל אדם לא יאמר שיש לו מחלה נפשית." הסטיגמה הקיימת אודות המטופלים מחוברת, אם כך, לסטיגמה הקיימת אודות מטפלים, והשתיים מנציחות זו את זו, במיוחד בעתות של ויכוח יצרי כמו זו הנוכחית. כפי שאומרת ברבלק: "אני מרגישה שיש פה מגמה להכפיש את המקצוע. מה אנשים חושבים? שאם מכפישים מקצוע שלם לא תהיה מחלת נפש?"

"בבתי החולים הפסיכיאטריים נעשית עבודת קודש"
לסוגית הטיפול במחלות נפש באמצעות אמצעי כפייה או הגבלה היבטים משפטיים, אתיים ומוסריים מורכבים, שבקושי נשמעים בלהט הדיון הנוכחי. מבחינה משפטית, בישראל כמו במרבית מדינות העולם, מעוגן הנושא בחוק: חוק הטיפול בחולי הנפש משנת 1991. חוק זה מעניק את התפקיד של אשפוז אדם בכפייה – כלומר, בניגוד לרצונו ובהיעדר הסכמתו - בידי הסמכות המקצועית, היינו הממסד הפסיכיאטרי. אף שהקהילה הפסיכיאטרית אינה בהכרח רואה בבידוד ובקשירה (המכונה בעגה המקצועית "הגבלה מכאנית") טיפול של ממש, החוק מגדירם ככאלו.
"אשפוז בכפייה בהגדרתו מתבצע כאשר אדם חולה במחלת נפש קשה, ומתוך מחלתו יש הפרעה בבוחן המציאות והוא גם מסוכן באופן מידי לעצמו או לסובבים אותו", מסביר הפסיכיאטר ד"ר ירדן לוינסקי. "אין לזה קשר לקשירה, כיוון שקשירה יכולה להתבצע לפעמים גם בלי כפייה, לבקשתם של מטופלים. קשירה מתבצעת כאשר אדם כבר מאושפז, ומתוך מצבו הוא מסוכן לעצמו או לסביבתו ולא ניתן להגבילו באף אמצעי אחר כמו שיחה או טיפול תרופתי. לדוגמה אדם שמצוי בכזה אי שקט שהוא חובט את הראש בקיר ופוצע את עצמו, ולא מצליחים להרגיעו באף דרך, ואז כדי למנוע המשך פגיעה הוא נקשר לפרק זמן מסוים עד שנרגע", אומר ד"ר לוינסקי. חשוב להדגיש, שהמקרים בהם נדרשת קשירה כיוון שהמטופל מהווה סכנה לסביבתו חריגים. כפי שאומר פנחס בלחסן: "רוב המאושפזים לא מסוכנים לזבוב".
הקשירה מתבצעת בחדר בעל מיטה בודדת מקובעת, בארבעת הגפיים, באמצעות רצועת בד רחבה כדי שהקשירה עצמה לא תפגע במטופל. "על פי הנוהל", מתאר לוינסקי, "מדי שעה/ חצי שעה יש לבדוק את מצב המטופל ורופא חייב לחתום על הוראה להמשך קשירה אם יש צורך בכך, מדי מספר שעות לאחר שבודק את המטופל הקשור. הקשירה לרוב מאפשרת לתרופות ההרגעה לפעול ולהרגיע את המטופלים ואז ניתן לשחררם מהקשירה".
מבחינה מוסרית ואתית, סוגיית השימוש באמצעי כפייה נוגעת לשלושה מושגים חשובים: אוטונומיה, פטרנליזם וחירות. כפי שמסביר ד"ר (למשפטים) אורן אסמן, מרצה לאתיקה ולמשפט רפואי בחוג לסיעוד באוניברסיטת תל-אביב: "אוטונומיה היא, כפי שאמר בית המשפט העליון, 'זכותו של אדם לכתוב את סיפור חייו'. אלא, שבשונה מטיפול רפואי רגיל, הרעיון של אוטונמיה מאותגר אף יותר נוכח מצבם הנפשי של חלק מהמתמודדים עם מצב פסיכיאטרי".
הפטרנליזם, לדברי ד"ר אסמן, משקף יחסים א-סימטריים, כמו אלה שבין הורים לילדים: "ההנחה היא שבנסיבות מסוימות יש פער בין המשאלות האוטונומיות של הפרט לבין האינטרסים האמיתיים שלו. למשל – הילד לא רוצה לקבל תרופה לא טעימה, אבל האינטרס שלו הוא לקבל אותה. פטרנליזם מניח שבנסיבות מסוימות האדם שהעניין נוגע לו לא יודע את טובתו, אבל שאם המצב היה מאפשר לו לדעת, הוא היה בוחר בזה מרצונו החופשי. פטרנליזם אינו מילה נרדפת למשהו פסול וגרוע. יש שאלה, באילו מקרים נכון לבחור בגישה הזו ובאיזו מידה יש להגביל באמצעותה את חירות הפרט. ובדרך כלל נבחר בה באחד משלושה סוגי מקרים: 1. על מנת למנוע נזק מהזולת (הגנה עצמית). 2. כשלאדם אין מספיק מידע ואין לו אפשרות לקבלו בזמן אמת בשביל לקבל החלטה שמשקפת את רצונו האמיתי, ו-3. כשאדם מבקש לנצל את החירות שלו כדי לוותר על החירות שלו, לדוגמא – כשאדם רוצה למכור את עצמו לעבדות או להתאבד".

לא רוצים לקשור אף אחד
המורכבות המוסרית והאתית יוצרת מצב שבו בלתי אפשרי לנסח כללים אוניברסליים, כאלה שניתן להחיל על כל המקרים באופן מושלם. מכאן נובעת גם המורכבות הרגשית של הסוגיה, עבור המטופלים ומשפחותיהם, כמו גם עבור המטפלים. "אני לא מכיר אף פסיכיאטר שאוהב לתת הוראות קשירה", אומר ד"ר צבי פישל, "אבל לפעמים אין ברירה. עושים את זה כדי להגן על המטופל עצמו, על המטופלים האחרים או על אנשי הצוות, במיוחד אם מדובר במטופל שזו לא הפעם הראשונה שהתאשפז, שהפסיק ליטול תרופות בחוץ או שהשתמש בסמים והגיע במצב מאוד אגרסיבי".
"אנחנו לא רוצים לטפל במישהו בכפייה אף פעם", מוסיף ד"ר איליה רזניק, פסיכיאטר משפטי. "אם היו ארגונים אחרים שהיו לוקחים את זה על עצמם זה היה נפלא, אבל לפעמים לנו הרופאים אין ברירה- חייבם לגרום לאדם לכאב כדי להציל חיים. כמו ניתוח, ככה גם אצלנו בפסיכיאטריה - גורמים לכאב על מנת להציל את החיים של הבנאדם, הרי הוא יכול לפגוע לא רק בציבור אלא גם בעצמו. אנחנו צריכים לתת לו סביבה מוגנת".
"אפילו בני המשפחה לפעמים רואים את המטופל כל כך סובל שהם אומרים לנו 'אולי עדיף לקשור אותו שיירגע'. אבל הם אך פעם לא יגידו את זה למטופל או לתקשורת", מוסיף ד"ר לוינסקי. "אסור לשכוח שהציבור החליט שיש דבר כזה טיפול כפוי כי אין ברירה אחרת. אבל החברה בחרה גם שלא להשקיע באנשים אלה מספיק כח אדם, מספיק חדרים מותאמים. כל אלו החלטות של החברה. מצד שני, הציבור גם בוחר להתעלם מהמצוקה של המטופלים, החולים והצוותים. נוח לציבור לא לדעת מה קורה במחלקות הסגורות, נוח לציבור לתת למשפחות של חולים אלימים להתמודד לבד, ולא לתת כלים לצוותים להתמודד בדרכים אחרות עם האלימות כל עוד היא מתרחשת רחוק מהעין. אם הציבור רוצה שיהיה שינוי, הוא צריך להתעסק בזה כל יום ולתת אפשרויות לפתרונות אחרים, ולא, כנהוג במקומותינו, להרוג את השליח".
ברבלק מתארת את המצוקה הקיימת במחלקות הסגורות: "אנחנו צריכים לתת מענה לצרכים הרגשיים של המטופלים והמשפחות – הם צריכים להיות בראש הפירמידה. אבל מה אפשר לעשות כשחמישה אנשי צוות סיעודי עובדים במשמרת כשיש תפוסות מאוד גדולות - 50 מטופלים במחלקה. ואפילו במחלקה של 30 מטופלים. החמישה יכולים להקשיב ל-30 מטופלים או לענות על הצרכים של המשפחות? צריך לדאוג לא רק למטופלים האלימים אלא גם לאובדניים, לאלה שמסרבים לאכול, לאלה הסובלים מבעיות עם סמים. צריך להיות עם היד על הדופק דקה-דקה.
"לפני מספר שנים הצלחנו להוריד את הקשירות בשיעור ניכר. עשינו מאמץ, אבל כמה זמן נוכל להתאמץ עם תת-תקינה? כרגע כל התקשורת עלינו ואנחנו מתים מפחד. בבתי החולים הפסיכיאטרים נעשית עבודת קודש. נערכות כל הזמן סדנאות הכשרה למטפלים, אבל יש תקרת זכוכית שלא ניתן לעבור בתנאים הקיימים. אין לנו תורמים שמוכנים ששמם יתנוסס בחזית בית החולים. למה משרד הבריאות לא הקציב לזה משאבים ונתנו לנו את התנאים של ארצות-הברית ואירופה? כי היה נוח שנהיה החצר האחורית של בתי החולים".

התכנית נמצאת עמוק במגירה
"החצר האחורית של בתי החולים" היא התבטאות הנשמעת לעתים תכופות בשיחות עם אנשי בריאות הנפש, במיוחד בימים אלה. כך הם מרגישים, לאחר שנים רבות של הזנחה, שבשבועות האחרונים רק הפכה מתוקשרת יותר. התסכול נובע גם מעובדה שהסערה התקשורתית טשטשה ושלגביה קיימת הסכמה בקרב מטפלים ובני משפחות המטופלים: מדובר בבעיה שניתן לפתור.
ואמנם, כל הזמן הזה, באחת המגירות במשרד הבריאות, שוכבת לה תוכנית לפתרון הבעיה. תוכנית זו היא תוצר של עבודת מחקר מקיפה שביצע האגף לבריאות הנפש במשרד הבריאות בראשות הפסיכיאטרית, ד"ר טל ברגמן-לוי. המחקר התבסס על למידה של שיטות הנהוגות באנגליה, שם הצליחו לצמצם בשיעור ניכר את השימוש באמצעי הגבלה בבתי החולים הפסיכיאטרים. תוכנית זו קובעת כי אלו יהיו מוצא אחרון, לאחר שכל דרכי הטיפול האחרות – התרופתיות, השיחתיות וההתנהגותיות – כשלו. עם זאת, בהינתן משאבים מתאימים, שטרם הוקצו לה, התוכנית מציבה יעד, לבטל את השימוש בהגבלה המכאנית עד סוף שנת 2018.
על מנת לעמוד ביעד הזה, התוכנית ממפה את כל המכשולים והחסמים המעשיים ומספקת פתרונות מעשיים לא פחות לצמצום התופעה, בשלב הראשון. מרכיב מרכזי בה הוא תיגבור מערך כוח האדם במחלקות והכשרתו, על מנת לשפר את איכות הקשר בין הצוות הטיפולי לאוכלוסיית המטופלים – הגורם החשוב ביותר בהפחתת תוקפנות. תוכנית זו כרוכה גם בשינוי התרבות הארגונית, הטמעת טכניקות "דה-אסקלציה" הנהוגות באנגליה ושדרוג חדרי האשפוז. "זו תוכנית שתספק פתרון הולם ומקיף לפסיכיאטריה בישראל", טוענת ברבלק.
תוכנית זו הוגשה בשנה האחרונה, זמן רב לפני שהנושא עלה לכותרות, ובחודשים האחרונים אף עמלו אנשי מקצוע רבים, הן במשרד הן בבתי החולים, על תכנון יישומה. אבל משרד הבריאות טרם החליט ליישם אותה וטרם הקצה לה משאבים. ד"ר צבי פישל אומר: "יש תוכנית, אני קורא לשר הבריאות וגם למשרד האוצר ליישם אותה. מדובר בתוספת תקציב של כ-0.5% מתקציב משרד הבריאות. הממשלה מתקצבת את הרפואה בישראל בחסר, ואת הפסיכיאטריה הרבה יותר. זה קשור לסטיגמה לגבי המקצוע שלנו. יש מה לשפר – להוסיף כוח אדם, לצמצם צפיפות. אין לנו ספק שככל שהמשאבים יהיו גדולים יותר, יהיו פחות הגבלות. תקצו לנו את התקציב הזה כדי שנוכל לטפל יותר טוב".
נושא לא סקסי
בשיחה עם ד"ר טל ברגמן-לוי היא מסבירה כיצד היא רואה את נושא השימוש באמצעי הגבלה מכאנית: "ברמה המדיקו-לגאלית, לפסיכיאטריה ניתן מנדט מטעם המחוקק להשתמש בקשירה. הפסיכיאטריה, כמקצוע קליני עם תפקיד חברתי, נמצאת במלכוד 22. לא יכול להיות שהחברה תתן לנו מנדט כזה, ואז כשאנו מיישמים אותו – נחטוף על הראש. אנחנו כאנשי בריאות נפש לא קובעים את החוק. את החוק קובעים המחוקקים, ויש לי אמון מלא בהם, שהם יכולים לעזור לנו לייצר חקיקה מתקדמת שמתאימה לימים אלה. ייתכן שהחוק הקיים, שהוא כבר בן 25 שנה, לא נכון עוד. ואולי אנחנו בפסיכיאטריה צריכים להגיד – לא עוד. לא רוצים להיות האנשים הרעים".
"ברמה הקלינית, מה שחשוב הוא שזה ייעשה בצורה אחראית ונכונה לטובת המטופל. עם זאת, הקשירה איננה טיפול טוב – היא לא מסוגלת להפחית עוצמת פסיכוזה או להפחית, לאורך זמן, רמת אלימות של מטופל. אבל במצב של המערכת כיום היא החלופה היחידה שמאפשרת לנהל את אלימות המטופל. היינו שמחים לא להגיע לשם. אין איש צוות שלא היה מעדיף להשתמש בחלופות. אבל צריך לייצר חלופות, חלופות אמיתיות, לא קוסמטיות".

במסגרת תפקידה נתקלת ד"ר ברגמן-לוי במקרים פרטניים רבים של שימוש באמצעי הגבלה מכאנית ומתבקשת לתת חוות דעת לבתי משפט. "יש לי מערכת שלמה של שיקולים, שהציבור אינו רואה. אני צריכה לדאוג שבבית חולים מסוים לא יצטברו יותר מדי חולים אלימים, בפרט אם זה לא בית חולים עם ביטחון מרבי. אני צריכה להכיל את כל המקרים הקליניים, לא רק מקרה קליני בודד. אני צריכה לאזן בין הצרכים והדרישות של כל השחקנים במערכת – המתמודדים, המשפחות, בתי החולים ומנהלים, המטפלים, וכמובן האינטרס הציבורי. יתרה מכך, את הסמכות שיש לי כראש השירות אני לא יכולה לנצל באופן מיידי לגבי מקרה נתון. אם אשתמש בה בצורה חסרת אחריות זה יסכן את המטופלים ואנשי הצוות.
בעיה נוספת שבתי החולים הפסיכיאטרים הישראלים צריכים להתמודד עמה היא צפיפות יתר, הנובעת במידה רבה מכך שהמערכת מתבקשת לבצע הערכות פסיכיאטריות רבות עבור בתי המשפט, כך שמטופלים מגיעים מהמערכת המשפט. גם לבעיה זו, לדברי ד"ר ברגמן-לוי, יש פתרון. "במדינות אחרות פתרו את זה על ידי בנייה של שתי מערכות פסיכיאטריות – כללית, שמצויה תחת משרד הבריאות, ומשפטית שמצויה תחת משרד המשפטים – והן משתפות פעולה זו עם זו. ברמה המדיקו-לגאלית זה מאפשר סדר במערכת. זה דורש תקציבים גדולים".
לדברי פנחס בלחסן, "זה נושא לא סקסי מבחינה פוליטית, ולכן כשאתה מבקש תקציב, כמו שד"ר טל ברגמן-לוי עשתה, פשוט מסרבים והמצב נשאר כמו שהוא. צריך לטפל בנושא הקשירות, לשאוף למצב של מינימום עד אפס, אבל צריך גם להגיד את האמת – מנכ"ל משרד הבריאות [משה בר סימן-טוב, נ.י.] ומשרד האוצר לא מעבירים כסף בשביל שנשנה את המערכת. ביקשנו 100-150 מיליון שקל. זה תקציב שהוא בדיחה. זה הכול פוליטיקה. בישראל מאובחנים בסביבות 250 אלף אנשים עם מחלות נפשיות, יחד עם המשפחות מדובר במיליון איש. אבל אין לנו כוח פוליטי. אלה אנשים שאין להם כוח לצאת לרחובות. בגלל זה המצב נראה כל כך רע. בריאות הנפש זקוקה לתוספת תקציב, ולהבטחה לתקציב קבוע למשך מספר שנים, כזה שיבטיח שהכסף יילך לבריאות הנפש. בנוסף, צריך להקים גוף שיפקח על הנושא. אני מקווה שעכשיו לא יפזרו על זה קצת כסף בגלל העליהום התקשורתי, ואז ישכחו מזה".
תגובת משרד הבריאות: "משרד הבריאות מגבש תכנית ומתעתד להציג אותה בדיוני התקציב הקרובים. הנושא ידון ויוכרע כחלק מתהליך אישור התקציב בחודש הקרוב.
האשפוז בכפייה במדינת ישראל הינו אשפוזו של אדם בניגוד לרצונו ובהעדר הסכמתו. הסמכות והפרוצדורה נתונה בחוק הטיפול בחולי הנפש משנת 1991 לשני מקרים: מסוכנות פיזית מיידית ( עלול להוות מסוכנות, כלומר, אין לחכות לאסון שיתרחש ויש למנעו). ב. מסוכנות אשר איננה מיידית ( חולה במצב פיזי קשה, מטריד קשות את סביבתו וכו"). ההגבלה המכאנית (קשירה) הינה מוצא אחרון לניהול אגרסיה (אלימות קשה). היא איננה נועדה לשמש ענישה, ושימוש כזה בשיטה הינו פסול ורשלני. ההגבלה המכאנית נחוצה כאשר תרופות או גישה שיחתית אינן מצליחות להרגיע את החולה והמטופל עשוי לפגוע בעצמו או לפגוע במטופלים אחרים במחלקה. עמדת המשרד הינה שיש לצמצם ככל היותר את השימוש בהגבלה המכאנית. ההתנגדות מובנת, אנו מברכים על העלאת המודעות של הציבור לתחום וכאמור, פועלים כדי לצמצם את התופעה.
נזכיר כי כדי לבחון ולהתמודד עם הקשירות וההגבלות במערכת בריאות הנפש, להן השפעות שליליות הן על המטופל והן על המטפל, הוקם לאחרונה צוות במשרד הבריאות אשר תפקידו להמליץ על דרכים לצמצום ההגבלות במדינה. בצוות, בראשות ד"ר בעז לב, מנכ"ל המשרד לשעבר ונציב הקבילות על מקצועות רפואיים בהווה. חברים אנשי מקצוע מהאגף לבריאות הנפש ומבתי החולים, נציגי מתמודדים, נציגי משפחות ונציב שוויון זכויות לאנשים עם מוגבלות. הצוות יבחן את הנעשה בתחום בעולם, ילמד מניסיון בתי החולים ועבודת המטה אשר החלה באגף לבריאות הנפש במשרד ויגיש תכנית פעולה לצמצום ההגבלות במערכת.
>>